再生医療×リハビリテーション 脳血管疾患ver.
目次
脳血管疾患とは
「脳血管疾患を発症してリハビリ続けているけど、思うように改善しない…」
「あと少し動きが良くなれば生活の質があがりそう!」
「しびれがなかなか取れない...」
このようなお悩みを抱えている方は少なくありません。
脳血管疾患の後遺症は個人差が大きく、回復のスピードや程度もさまざまです。一般的に回復には限界があると言われることもありますが、近年では再生医療やリハビリテーションの進歩により、改善が期待できる可能性も報告されています。
本記事では、脳血管疾患の基礎知識から、再生医療とリハビリテーションによる新しい機能回復アプローチまでを、医療従事者の視点でわかりやすく解説します。
この記事でわかる事
|
概要
脳血管疾患とは、脳の血管が詰まる(虚血)または破れる(出血)ことで、脳にダメージが生じる病気の総称です。一般的に「脳卒中」とも呼ばれます。
脳細胞は血液から酸素や栄養を受け取っているため、血流が途絶えると細胞は障害され、最終的に壊死に至ります。その結果、発症部位や病名により以下のような後遺症が生じます。
・運動麻痺
・感覚障害(しびれ)
・言語障害
・嚥下障害
・認知機能低下
・注意障害・遂行機能障害などの高次脳機能障害
脳血管疾患は日本人の死因第3位、要介護原因の第2位、寝たきりになる疾患の第1位であり、非常に身近で重要な疾患です。最近の統計や研究によると、日本人が一生のうちに脳血管疾患を経験する確率はおおよそ4.3人に1人とされています。
脳血管疾患の主な種類と特徴
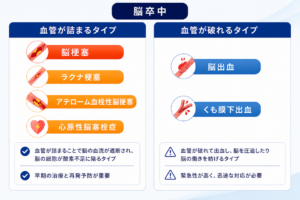
脳梗塞
脳の血管が狭くなる・詰まることで脳血流が低下し、脳細胞が障害される疾患です。脳は血液から栄養や酸素を受け取っているため、血流が途絶えると脳細胞は壊死し、様々な症状を引き起こします。脳梗塞は大きく原因で分けることができ下記に分類されます。
アテローム血栓性脳梗塞
動脈硬化などにより、脳の血管内にプラーク(脂質の塊)が蓄積し、血管が閉塞するタイプです。
・主に太い血管で発生
・高血圧、糖尿病、脂質異常症などの生活習慣病との関連が強い
・徐々に進行することが多い
ラクナ梗塞
脳の細い血管が閉塞して起こる小さな脳梗塞です。
・主に高血圧が原因
・比較的軽傷なことも多い
・ただし繰り返すことで認知機能低下の原因にもなりうる
※ラクナとは、ラテン語で「小さな穴や空洞」を意味する言葉。
心原性脳塞栓症
心臓でできた血栓が血流に乗って脳へ到達し、血管を閉塞するタイプです。
・突然発症・重症化しやすい
・血栓が大きく溶けにくい
・心房細動などの不整脈と関連がある
脳出血
脳内の細い血管が破裂して脳実質に出血を起こすものです。主な原因は高血圧です。血圧が高い状態が続くことで、血管壁が障害され、弱くなった血管壁が破綻し出血を引き起こします。時間経過とともに、血種が増大すると、脳の浮腫が生じ、脳神経の圧迫が強くなり神経症状が増悪します。その他、奇形やもやもや病なども出血の原因となります。
くも膜下出血
脳動脈瘤と言われる血管のふくらみが突然破裂することで引き起こされるものです。原因としては脳動脈瘤破裂がほとんど(80~90%)ですが、一部外傷性による頭部強打でも引き起こされます。脳を覆う3層の膜(硬膜、くも膜、軟膜)のうち、くも膜と軟膜の間にあるくも膜下腔で出血が起きます。
くも膜下腔には、脳脊髄液という衝撃吸収を行ったり、栄養や老廃物のやり取りをしたり、脳の中の圧を一定に保つ働きを行ってくれるものが流れています。
その場所に出血が及ぶと、頭蓋内圧が急上昇し意識障害や呼吸障害を引き起こします。また、脳表面の血管が刺激され血管攣縮が起こり脳梗塞に繋がるリスクも伴います。加えて、血液が髄液の流れを邪魔してしまうことで、吸収されず脳室に溜まり圧迫へと繋がり危険な状態となります。
突然の激しい頭痛を生じ、意識障害を伴うことが多いとされています。
脳血管疾患の主な症状
脳は、運動・感覚・言語・記憶など、私たちの日常生活のあらゆる機能を担っています。そのため、障害される部位により症状は異なりますが、主に以下のような症状が出現します。
※症状は人それぞれで絶対というものはありません。
- 手足の麻痺、動かしにくさ
- 歩行障害、転倒しやすさ
- ろれつが回らない(言語障害)、言葉がでにくい(高次脳機能障害)
- 飲み込みがしずらい(嚥下障害)
- しびれや感覚鈍麻、自分の手足の位置感覚の崩れ
- 記憶力や注意力の低下
これらは見た目だけの問題ではなく「転倒」「骨折」「活動量低下」へと繋がり、生活の質(QOL)に大きく影響します。
一般的な回復の経過
脳血管疾患の回復は、発症から約6カ月が一つの目安とされています。この期間は「回復期」と呼ばれ、神経の働きが比較的改善しやすい時期です。
ただし実際には、損傷した部位や年齢、リハビリの質と量などにより回復の程度は大きく異なります。
また、6カ月以降も回復が止まるわけではなく、適切なアプローチにより慢性期でも機能改善は十分に期待できます。
再生医療とは | 脳血管疾患への可能性
再生医療は、低下した機能や損傷した組織の回復を促すことを目的とした新しい医療です。
神経系に対しては以下の作用が期待されています。
- 損傷した神経細胞の修復・再生
- 神経細胞や神経ネットワークの再構築を促す
- 炎症の抑制
- 神経栄養因子の放出と保護
- 脱髄の修理
- 血流改善 など
ただし重要なのは、「細胞が投与されれば回復する」という単純なものではないという点です。投与された細胞は、既存の神経と適切に結びつき“情報を伝える回路”として機能することが求められます。
神経系再生医療×リハビリテーションの重要性
リハビリの本質は、「神経の再学習」です。
神経系に対するリハビリテーションで重要なことは
- 正しい神経回路を繰り返し使用すること
- 不適切な運動パターン(代償動作)を減らすこと
例えば、手の機能を回復させるためには「脳→脊髄→筋肉」という一連の神経回路を適切に再構築する必要があります。
そのため当院では、
- 電気刺激療法(神経の興奮を高める)
- 促通反復療法(正しい動きを繰り返す)
- 振動刺激痙縮抑制法 など
といった手法を組み合わせ、神経レベルでの再学習を促します。
また、課題指向型のリハビリ(実生活に近い動作練習)も重要ですが、神経が未熟な段階で過度な自己流トレーニングを行うと、誤った神経回路が強化され、回復を妨げる可能性があります。そのため、時期をみてトレーニングを行う必要があります。
再生した神経回路は、使うことで強化され、正しい繋がりとして定着します。リハビリテーションは、脳に「どのように回路を使えばよいか」を学習させる重要な役割を担います。
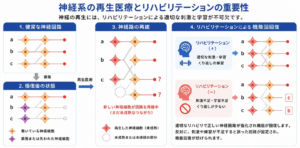
再生医療とリハビリテーションは、それぞれ単独でも効果が期待されますが、組み合わせることで相乗効果が生まれます。
- 再生医療:神経の回復しやすい環境を整える
- リハビリテーション:その環境下で正しい刺激を入力する
この2つが組み合わさることで、効率的な神経回路の再構築と機能回復が期待できます。
特に重要なのは、「どのタイミングで」「どの程度の負荷をかけるか」を適切に調節することです。
当院では、再生医療の前後で変化する身体状態に応じて、
- 筋肉・関節への力学的負荷
- 神経への興奮入力
- 血流や循環への影響
を総合的に評価し、最適なリハビリテーションを提供します。
しびれに対しても再生医療の効果はあるの?
「しびれは改善するのか?」というご相談は多くいただきます。
結論から言うと、しびれに対しての再生医療は“効果は期待されているが、まだ確立されてはいない”というのが現実です。
ではなぜ効果が期待されているのか。その背景には痺れの成り立ちが関係しています。
そもそもしびれとは何か。
一言にしびれといっても、その原因は単純ではありません。大きく分けると“神経そのものの問題”と“脳の感じ方の問題”の2つが関与します。
まず一つ目は、末梢神経や脊髄・脳といった器質的障害です。例えば、神経の圧迫(絞扼)や糖尿病による神経障害、脳梗塞などがこれに該当します。これらは、神経伝達そのものが乱れる状態といえます。
もう一つは、中枢処理の異常です。痛みやしびれが長期化することで、脳が異常な感覚として学習してしまい、弱い刺激でも強く感じたり、刺激がなくても違和感を感じたりすることで、“脳の感じ方”が変化している状態です。
つまり、しびれとは、「神経の障害」と「脳の感じ方の変化」が組み合わさって生じる症状です。
再生医療ができること
再生医療は主に神経そのものの障害に対して作用します。
具体的には、損傷した部位に対して以下のような働きが報告されています。
・神経細胞への分化
・成長因子の分泌による修復促進
・抗炎症・血流改善作用
これにより損傷した神経環境が整い、機能回復を促進される可能性があります。その結果として、感覚の入力が改善し、しびれの軽減に繋がることが期待されます。
しかし、しびれの原因には中枢神経処理の異常も関与しています。そのため、再生医療で神経の状態が改善しても、脳が「しびれを感じやすい状態」のままでは症状が残ることがあります。
このような場合には、脳血管疾患リハビリテーションや感覚再教育といったアプローチが重要となります。
つまり、しびれの改善には「神経の回復」と「脳の再学習」の両方が必要です。
再生医療は、神経環境を改善し回復を促す治療として有望ですが、現時点では発展途上の分野であり、効果には個人差があります。
再生医療は誰ができるの?
以下のような方に適しています。
- 脳血管疾患後の麻痺が残存している方
- 回復期を過ぎても改善を目指したい方
- より質の高い動作を獲得したい方
※適応は状態により異なるため、詳しくは当院にご来院の上、医師へ相談ください。
よくある質問(Q&A)
Q.再生医療は何回くらい受ける必要がありますか?
A.当院および関連施設では、平均して2.5回~2.7回の投与を行うケースが多くみられます。より高い効果を目指す場合には複数回の治療が推奨されることもあり、3回以上の投与を行う方も少なくありません。なお、最適な回数は症状や状態によって異なるため、医師の診察に基づき個別にご提案いたします。
Q.効果はどのくらい続きますか?
A.再生医療による効果は、一般的に約1-6カ月程度持続するとされています。この期間は、体内で細胞が活性化しやすい状態となるため、リハビリテーションを併用することで相乗効果が期待されます。
Q.どのくらい改善しますか?
A.改善の程度には個人差があり、症状の重さ・発症からの期間・リハビリの質などによって大きく異なります。すべての方に同じ結果が得られるわけではありませんが、適切な治療とリハビリテーションを組み合わせることで、機能改善が期待できるケースもあります。
Q.安全性や副作用はありますか?
A.当院ではご自身の脂肪や血液を用いるため安全性は高く、重篤なものはありません。一般的に血行促進され、新陳代謝が高まることで身体が回復に向かう過程で一時的に投与後に頭痛や頭重感、発熱などがみられることはあります。しかし、これは「好転反応」と考えております。
Q.リハビリテーションはどのくらい必要ですか?
A.再生医療の効果を最大限に引き出すためには、投与後から半年の期間に集中的なリハビリテーションを行うことが重要です。この期間は神経の可塑性が高まるため、適切な刺激を継続することで機能回復に繋がりやすくなります。
Q.これまでの症例や効果を知ることはできますか?
A.個別の症例や経過については、カウンセリング時にご説明可能です。ご自身の症状に近いケースを参考にしていただくことで、治療のイメージを具体的に持っていただけます。
まとめ
脳血管疾患後の回復には、「時間」だけでなく「質」も重要となります。
発症後より、よりよい生活のために継続してリハビリを行っている方も多くいると思います。
再生医療によって神経の回復環境を整え、その状態で適切なリハビリテーションを行うことで、より高いレベルでの機能改善が期待できます。
当院では、医学的根拠に基づきながら、一人ひとりの状態に合わせた最適なリハビリプログラムを提供しています。
