糖尿病
DIABETES MELLITUS
投薬やインスリン注射以外の新たな選択肢

これまで一般的だった治療法
糖尿病の初期治療としては食事療法や運動療法、中期〜後期治療としては内服薬といった治療法が、一般的に行われています。しかし、病気の原因を取り除く根本治療ではないため、症状の進行は止められません。症状が進行し、内服薬でも血糖値のコントロールが困難になると、日常的なインスリン注射が必要になります。
薬物療法(インスリン)の概要・懸念点
食事療法の概要・懸念点

運動療法の概要・懸念点

糖尿病に再生医療を
取り入れると?
私たちの身体には、赤血球や皮膚、軟骨など様々な組織の細胞に変化する能力を持つ幹細胞という細胞があります。幹細胞には、傷ついたり弱ったりした細胞を修復する働きがあります。この幹細胞の自己修復力を高め、損傷したすい臓や血管に働きかけて機能を修復することで、本来備わっている身体機能を正常に戻すというのが糖尿病における幹細胞治療です。つまり、休息や食事など自分の力だけでは機能の修復や回復ができない部分を、自分の細胞の力を高めることで修復するということです。
再生医療の期待できる効果
短期的な効果ではなく、根本治療が期待できる
幹細胞を点滴投与することで損傷したすい臓や血管が再生され、インスリン分泌や血管での糖取り込み能力の回復が見込めます。
治療後に、食事制限やインスリン投与が不要になる可能性がある
薬剤のような一時的な血糖コントロールではなく、傷んだすい臓自体を再生してインスリンの精製能力そのものを改善するため、発症する前の正常なすい臓に近づけることが出来ます。その結果、治療後はインスリン投与が不要になる可能性もあります。
入院が不要
脂肪の採取は注射で行い、15分ほどで完了します。培養後の細胞投与も注射や点滴などで行うため、入院する必要はありません。
合併症を予防出来る
糖尿病は自覚症状がないまま進行することが多く、その結果合併症を引き起こし日常生活に大きな支障をきたします。再生医療では、糖尿病そのものを根本から解決する可能性があるため、早期の治療で合併症を引き起こす可能性も大きく下げることが出来ます。
リボーンクリニックの
再生医療の特長
自己脂肪由来の幹細胞を使うから、体の負担が少ない。
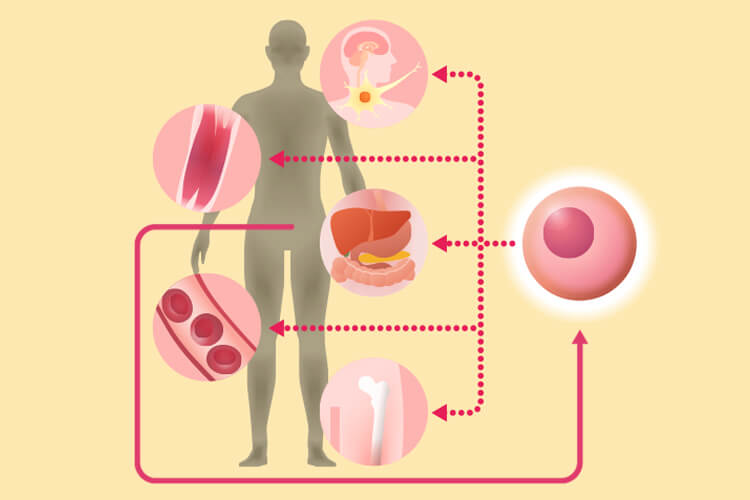
当クリニックで行う再生医療は、「自己脂肪由来幹細胞治療」です。自己脂肪由来幹細胞治療は、まず患者の身体から取り出した幹細胞を生体外で培養し、一定の量まで増やしてから患者本人の体に戻します。戻す細胞は自分自身の細胞なので拒絶反応やアレルギーが起きにくく、安全性の高い技術です。
今最も注目の医療であり、国内外の数々の医療研究機関によって効果やメカニズムが研究されています。
国内トップクラスのCPC(細胞培養加工室)と連携

自己脂肪由来幹細胞治療を行うには、培養技術がとても重要です。ポイントは2つあります。
- ①幹細胞の生存率 培養した幹細胞は生きているものを投与しないと意味がありません。生存率が高いほど、身体に定着しやすくなります。
- ②幹細胞の大きさ選定 ただ幹細胞を増やすだけではなく、血管の中をスムーズに動ける大きさのものを選定する必要があります。
当クリニックのある九州再生医療センターには、この①②を満たす国内でもトップクラスの技術力を持つCPC(細胞加工施設)も入っています。高い技術を持つCPCと連携を取ることによって、高水準の幹細胞治療を提供することが出来ます。
ご相談から治療の流れ
-
STEP 1電話またはメールで無料相談

-
STEP 2専門医による診察

-
STEP 3脂肪採取
(15分ほど)
-
STEP 4幹細胞培養
(4〜6週間ほど)
-
STEP 5幹細胞移植
(点滴または注射で投与)